
2022-5-20
我需要參加大腸癌篩查嗎?
大腸癌篩查在香港漸趨普遍,沒有大腸癌病史的人建議在50歲開始進行篩查。而有家族腸癌病史的人士建議需要在50歲前開始,也需要更頻密地進行篩查。
篩查主要有三種方法,包括大便隱血檢查﹑乙狀結腸鏡檢查及大腸鏡檢查。
我真的適合進行大腸癌篩查嗎?
-
- 篩查是指為沒有病徵的人士進行檢測,從而識別患者或有較高風險患病的人士,以便及早治療,改善治癒成效。大腸癌篩查計劃(“計劃”)採用大便隱血測試作為主要篩查工具。如果大便隱血測試結果呈陽性,參加者需接受大腸鏡檢查,以找出大便帶隱血的原因。因此,計劃是針對那些沒有病徵而適合進行大腸鏡檢查的人士。
- 值得一提的是大便隱血測試,如同其他篩查方法一樣,都有其限制,也不是百分百準確。舉例說,實際患病人士的測試結果由於呈陰性(即假陰性結果)以致患病人士延誤治理,可能因而影響病情。
- 考慮加入計劃的合資格人士應先了解自己的身體狀況及相關病歷,於下列情況下,是不適宜或不需要參加計劃。
| 情況 | 原因 |
|---|---|
| 不適宜參加計劃 | |
| 有大腸癌症狀 | 這類人士患上大腸癌的風險較高,需要接受大腸鏡檢查,利用末端連接小鏡頭的幼軟管,通過肛門直接檢視大腸壁,準確地找出大腸有否病變。
由於計劃利用大便隱血測試,探測大腸內壁的微量出血,因而在沒有出血的情況下,未必把病變識別出來,可能耽誤病情。因此,這類人士不適宜參加計劃。 |
| 曾患大腸癌 | |
| 有患上大腸長期發炎的病歷例如:潰瘍性結腸炎 | |
| 證實患有遺傳性的腸病,或有直系親屬患有此病 | |
| 有兩位或以上的直系親屬患有大腸癌 | |
| 有大腸瘜肉的病歷 | |
| 經醫生確認不適宜進行大腸鏡檢查 | 這類人士即使大便隱血測試結果呈陽性,也由於種種原因,不宜進行大腸鏡檢查,因而失卻參加計劃的意義,更可能產生不必要的焦慮。也有某些情況,即使證實患上大腸癌,其牽涉的治療也不會改善患者的生活質素,根本沒有必要接受大便隱血測試。上述例子包括嚴重心肺毛病、不宜接受手術等。 |
| 不需要參加計劃 | |
| 過去十年內曾接受大腸鏡檢查,並且結果正常 | 若沒有明顯的家族史,現時本地的專家建議 (1) 每一或兩年接受一次大便隱血測試;或 (2) 每五年接受一次乙狀結腸鏡檢查;或 (3) 每十年接受一次大腸鏡檢查,以進行大腸癌篩查。由於這三種方法效用相若,所以不需要同時使用或在建議的時間內參加計劃進行覆檢。 |
| 過去五年內曾接受乙狀結腸鏡檢查,並且結果正常 | |
| 過去兩年內曾接受大便隱血測試,並且結果正常 | |
如何參加大腸癌篩查計劃?
- (合資格)參加者先於MEDcentra或HealthDMall登記
- 參加者將被安排到指定兩間診所進行大便隱血測試
- 如參加者被驗出有肉眼都見不到的微量血液,將會安排大腸鏡檢查
- 所有費用將由診所收取(全費由政府資助)
https://www.colonscreen.gov.hk/tc/public/index.html
篩查流程
早期大腸癌或會有出血情況,因而引致大便帶血。大便隱血測試能夠將大便中肉眼看不見的血液檢測出來。這種篩查方法沒有侵入性也絕對安全,只需在家收集樣本,然後交回收集點便可。
如果測試結果呈陽性,你需要接受大腸鏡檢查。若檢查過程中發現瘜肉,醫生會把瘜肉切除並進行化驗,此舉同時減低瘜肉變癌的機會。
大腸癌篩查計劃的主要步驟:
採便前
- 採便管放於陰涼處。
- 注意樣本收集箱地點及開放時間。除非遇上長假期,一般可於周末開始首次採便,在首次採便當天起的4天內,完成兩次採便。
- 請勿在痔瘡出血的日子採便。
- 請勿在肚瀉時採便。
採便時
- 每次大便使用一支採便管。
- 請勿干擾或倒去採便管內的液體。
- 切勿讓大便接觸尿液或廁所水。
採便步驟
| 步驟 1預備好盛載大便的物件如垃圾袋,放在坐廁,然後排便。 |  |
| 步驟 2扭開採便管的蓋,將管內採便棒的棒尖在大便表面上下左右塗抹。 | 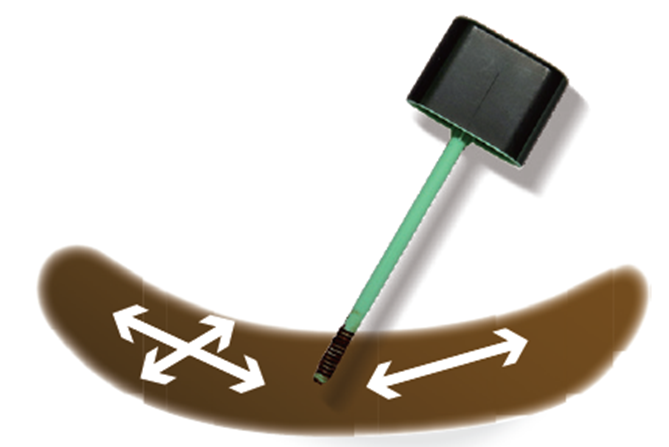 |
| 步驟 3只需把大便填滿棒尖上的螺旋槽已足夠,分量過多或過少會影響化驗結果。 |  |
| 步驟 4把採便棒放回採便管內,把蓋扭緊。 |  |
| 步驟 5寫上採便日期,並確保姓名無誤。放入綠色小膠袋,密封好,存放在陰涼處。 |  |
| 步驟 6利用第二支採便管在下次大便時採便,重複步驟1至5。 |  |
注意大便樣本的份量
採便後
- 確保採便管已寫上姓名和採便日期。
- 採便管放於陰涼處。
- 在首次採便當天起的4天內,無論完成兩次採便與否,應送交樣本。
陰性結果
這表示你送交的大便樣本中沒有驗出血液。
所有篩查測試都不是百分之百準確,因此,即使測試結果呈陰性,你應:
- 繼續留意有否出現大腸癌的症狀,如有疑問,應從速求診;以及
- 根據醫生的指示,每兩年接受一次大便隱血測試。
陽性結果
這表示送交的大便樣本中驗出血液。
大便中驗出隱血,可因其他病況引致,並不一定表示已患上大腸癌。請你與醫生商量作進一步檢查,從而找出出血原因。
醫生會安排你進行第二次診症:
- 說明大便隱血測試結果呈陽性的含意。
- 轉介你至大腸鏡醫生作大腸鏡檢查。
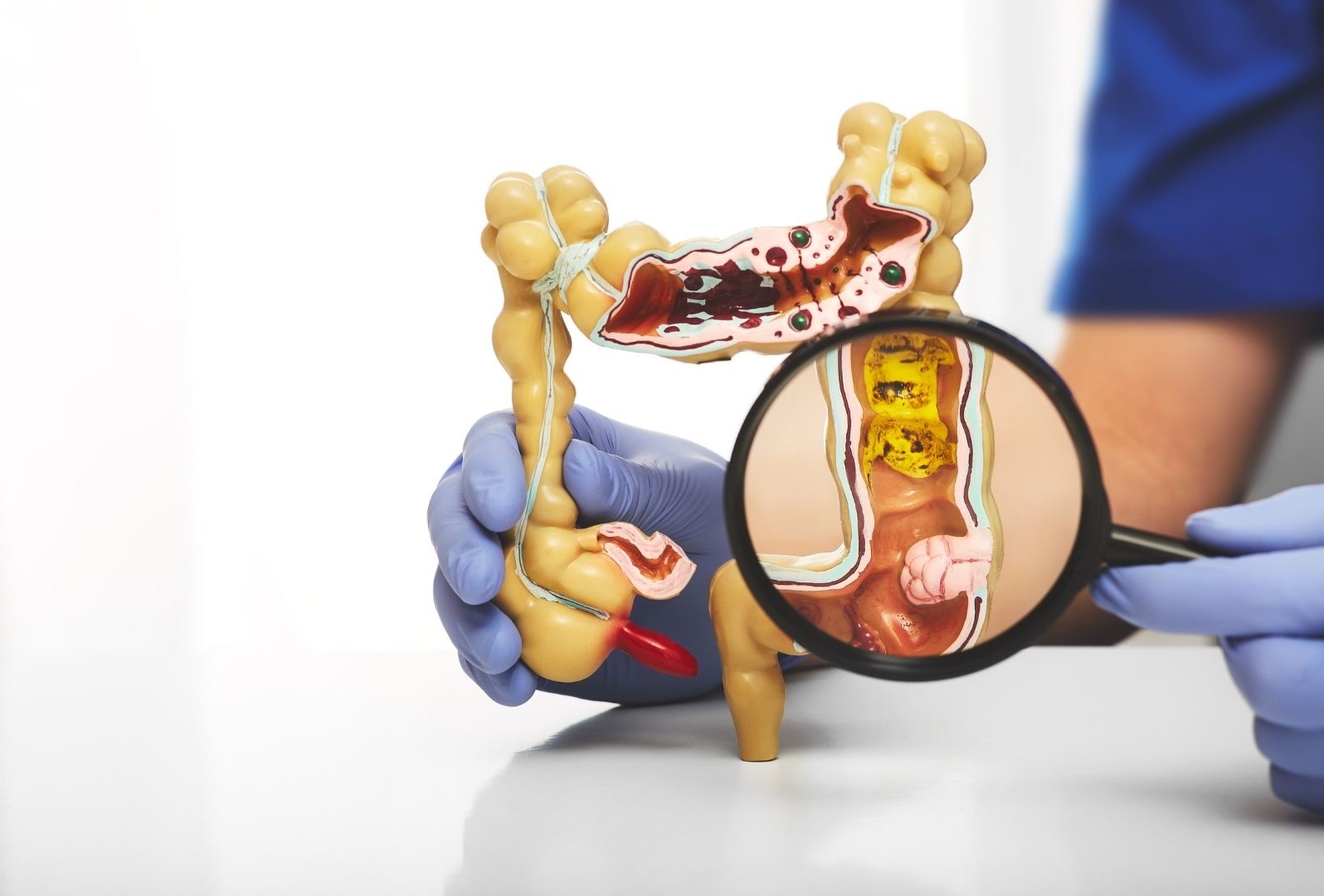
大腸鏡(Colonoscopy)可以檢查腸道有沒有出現腫瘤(腸癌)﹑潰瘍和瘜肉等病變。如果出現大便帶血﹑大便習慣改變及大便形態轉變等大腸癌病症都應該就醫並聽從醫生指引接受大腸鏡檢查。另外年過50或有腸癌家族史都應該定期接受大腸鏡檢查。
大腸鏡(Colonoscopy)可以檢查腸道有沒有出現腫瘤(腸癌)﹑潰瘍和瘜肉等病變。如果出現大便帶血﹑大便習慣改變及大便形態轉變等大腸癌病症都應該就醫並聽從醫生指引接受大腸鏡檢查。另外年過50或有腸癌家族史都應該定期接受大腸鏡檢查。
大腸鏡檢查前準備
| 檢查須知 | |
| 檢查前會診 | 仔細聆聽醫生講解檢查原因、程序及有可能發生的併發症,並應告知醫生:
|
| 檢查前 2 至 3 日 | 進食低渣食物,避免攝取高纖維食物,如蔬菜、生果、麥皮等 |
| 檢查前 1 晚或當日 | 按醫生指示服用瀉藥 |
| 檢查當日 / 前 1 日 | 只可進食流質食物,如稀粥水或肉汁等,但不要過量飲用奶類飲品 |
| 檢查前 6 小時 | 禁食 |
| 進行檢查前 | 卸除非固定假牙、眼鏡、隱形眼鏡及身上所有金屬物品等 |
大腸鏡檢查流程
- 醫護人員會事先為病人放置靜脈針管,以便注射鎮靜及止痛藥物
- 病人保持向左側卧,屈膝至腹部
- 醫護人員會密切監察病人之生命表徵,並為其注射麻醉藥以緩解緊張和不適
- 為了擴張大腸壁作詳細檢查,醫護人員會往腸內打進適量氣體,所以病人有機會感到腹部脹迫
- 過程通常需時 30 分鐘至 1 小時
- 如有需要,醫生會同時進行活組織檢取或作切除息肉、止血等治療
- 在內鏡期間,醫護人員會透過錄像攝影作記錄
大腸鏡檢查後注意事項
- 不適感:檢查後若有腹脹、腹鳴、肛門不適等情況實屬正常,一般只需休息片刻,等注入的二氧化碳氣體經腸管吸收或經肛門排出後,就會自然好轉。
- 後遺症:腸鏡檢查在極少情況下可能引致大腸穿孔或大出血,假如事後感到腹痛,或是出現腹部變硬脹、呼吸急促、皮下氣腫等症狀,即有可能是腸穿孔。請立即聯絡主診醫師確認。
- 飲食:當日檢查後半個小時若無腹部不適,即可開始正常進食。不過如果有進行切片檢查或息肉切除術的話,建議先進食一日低渣食物,隔日再逐漸增加纖維含量,同時忌食刺激、辛辣,不要飲酒。
- 工作:如果檢查過程中有注射鎮靜劑及止痛劑,當日檢查後應儘量避免開車或從事精神集中的工作。如果有切除息肉,術後一週內都不宜運動或提重物,以免發生術後出血的情況
- 檢查失敗:照腸鏡失敗的原因有很多,最常見的就是清腸不徹底,腸道內有過多的糞便,令檢查無法清楚看見腸道黏膜。另外,如果病人對過程過份恐懼,腸道有機會出現痙攣,影響儀器通過。其實檢查失敗並沒什麼大不了,只要在下次檢查前做好生理和心理準備就可以。
應該何時開始進行大腸癌檢查?
一般建議50歲開始進行大腸癌檢查。不過近年有研究顯示大腸癌有年輕化趨勢,因此可以提早45歲開始定期檢查。
若果有其他風險因素,例如近親年輕時曾經患上大腸癌,就建議提早進行檢查。假設A先生的爸爸45歲時患上腸癌,A先生就應該提早10年,在35歲時開始定期進行大腸癌檢查。
大腸鏡檢查需要多久檢查一次?
第一次大腸鏡檢查的結果會影響下一次檢查相隔多久,如果第一次檢查沒有發現大腸瘜肉,可以隔10年檢查一次。如果發現大粒瘜肉﹑數量多的瘜肉或切片檢查發現瘜肉有癌症風險,便可能需要隔3年甚至更短時間進行下一次檢查。
腸癌康復者需要多久接受一次大腸鏡檢查?
曾經患上腸癌的人士再次患上腸癌的機會較高,一般康復後3年內需要較頻密地接受大腸鏡檢查,之後會視乎檢查結果再作調整。如果發現有大腸瘜肉便需要3至5年內再進行檢查。
照大腸鏡需要麻醉嗎?
大腸鏡的常用的麻醉方法,包括靜脈注射和監察麻醉。
靜脈注射: 術前會注射鎮定劑及止痛針,以減少過程中的不適和腹漲的感覺。
監察麻醉: 需要額外聘請麻醉科醫生進行麻醉,過程在深度睡眠下進行。
接受入侵性大腸癌檢查後感到痛是否正常?
入侵性大腸癌檢查例如大腸鏡對腸道造成的影響十分微少。不過大腸鏡檢查事前需要服用瀉藥為檢查作準備,使用瀉藥可能會造成腸道不適,一至兩星期內大便習慣可能會受影響,例如經常排便或便秘,但出現長遠併發症的機會相當少。
新冠肺炎康復後應需要相隔多久才可以接受腸胃鏡檢查?
相隔時間取決於患者身體狀況,例如新冠肺炎康復後肺部機能有沒有轉差,會不會增加了腸胃鏡檢查的風險因素。
另一考慮因素是日間中心/診所是否容許患者進行腸胃鏡檢查。一般都建議新冠肺炎康復後,檢測結果呈陰性相隔2至4星期會較為合適。
查詢及登記參加大腸癌篩查2022
2022-5-20
我需要參加大腸癌篩查嗎?
大腸癌篩查在香港漸趨普遍,沒有大腸癌病史的人建議在50歲開始進行篩查。而有家族腸癌病史的人士建議需要在50歲前開始,也需要更頻密地進行篩查。
篩查主要有三種方法,包括大便隱血檢查﹑乙狀結腸鏡檢查及大腸鏡檢查。
我真的適合進行大腸癌篩查嗎?
-
- 篩查是指為沒有病徵的人士進行檢測,從而識別患者或有較高風險患病的人士,以便及早治療,改善治癒成效。大腸癌篩查計劃(“計劃”)採用大便隱血測試作為主要篩查工具。如果大便隱血測試結果呈陽性,參加者需接受大腸鏡檢查,以找出大便帶隱血的原因。因此,計劃是針對那些沒有病徵而適合進行大腸鏡檢查的人士。
- 值得一提的是大便隱血測試,如同其他篩查方法一樣,都有其限制,也不是百分百準確。舉例說,實際患病人士的測試結果由於呈陰性(即假陰性結果)以致患病人士延誤治理,可能因而影響病情。
- 考慮加入計劃的合資格人士應先了解自己的身體狀況及相關病歷,於下列情況下,是不適宜或不需要參加計劃。
| 情況 | 原因 |
|---|---|
| 不適宜參加計劃 | |
| 有大腸癌症狀 | 這類人士患上大腸癌的風險較高,需要接受大腸鏡檢查,利用末端連接小鏡頭的幼軟管,通過肛門直接檢視大腸壁,準確地找出大腸有否病變。
由於計劃利用大便隱血測試,探測大腸內壁的微量出血,因而在沒有出血的情況下,未必把病變識別出來,可能耽誤病情。因此,這類人士不適宜參加計劃。 |
| 曾患大腸癌 | |
| 有患上大腸長期發炎的病歷例如:潰瘍性結腸炎 | |
| 證實患有遺傳性的腸病,或有直系親屬患有此病 | |
| 有兩位或以上的直系親屬患有大腸癌 | |
| 有大腸瘜肉的病歷 | |
| 經醫生確認不適宜進行大腸鏡檢查 | 這類人士即使大便隱血測試結果呈陽性,也由於種種原因,不宜進行大腸鏡檢查,因而失卻參加計劃的意義,更可能產生不必要的焦慮。也有某些情況,即使證實患上大腸癌,其牽涉的治療也不會改善患者的生活質素,根本沒有必要接受大便隱血測試。上述例子包括嚴重心肺毛病、不宜接受手術等。 |
| 不需要參加計劃 | |
| 過去十年內曾接受大腸鏡檢查,並且結果正常 | 若沒有明顯的家族史,現時本地的專家建議 (1) 每一或兩年接受一次大便隱血測試;或 (2) 每五年接受一次乙狀結腸鏡檢查;或 (3) 每十年接受一次大腸鏡檢查,以進行大腸癌篩查。由於這三種方法效用相若,所以不需要同時使用或在建議的時間內參加計劃進行覆檢。 |
| 過去五年內曾接受乙狀結腸鏡檢查,並且結果正常 | |
| 過去兩年內曾接受大便隱血測試,並且結果正常 | |
如何參加大腸癌篩查計劃?
- (合資格)參加者先於MEDcentra或HealthDMall登記
- 參加者將被安排到指定兩間診所進行大便隱血測試
- 如參加者被驗出有肉眼都見不到的微量血液,將會安排大腸鏡檢查
- 所有費用將由診所收取(全費由政府資助)
https://www.colonscreen.gov.hk/tc/public/index.html

篩查流程
早期大腸癌或會有出血情況,因而引致大便帶血。大便隱血測試能夠將大便中肉眼看不見的血液檢測出來。這種篩查方法沒有侵入性也絕對安全,只需在家收集樣本,然後交回收集點便可。
如果測試結果呈陽性,你需要接受大腸鏡檢查。若檢查過程中發現瘜肉,醫生會把瘜肉切除並進行化驗,此舉同時減低瘜肉變癌的機會。
大腸癌篩查計劃的主要步驟:
採便前
- 採便管放於陰涼處。
- 注意樣本收集箱地點及開放時間。除非遇上長假期,一般可於周末開始首次採便,在首次採便當天起的4天內,完成兩次採便。
- 請勿在痔瘡出血的日子採便。
- 請勿在肚瀉時採便。
採便時
- 每次大便使用一支採便管。
- 請勿干擾或倒去採便管內的液體。
- 切勿讓大便接觸尿液或廁所水。
採便步驟
| 步驟 1預備好盛載大便的物件如垃圾袋,放在坐廁,然後排便。 |  |
| 步驟 2扭開採便管的蓋,將管內採便棒的棒尖在大便表面上下左右塗抹。 |  |
| 步驟 3只需把大便填滿棒尖上的螺旋槽已足夠,分量過多或過少會影響化驗結果。 |  |
| 步驟 4把採便棒放回採便管內,把蓋扭緊。 |  |
| 步驟 5寫上採便日期,並確保姓名無誤。放入綠色小膠袋,密封好,存放在陰涼處。 |  |
| 步驟 6利用第二支採便管在下次大便時採便,重複步驟1至5。 |  |
注意大便樣本的份量
採便後
- 確保採便管已寫上姓名和採便日期。
- 採便管放於陰涼處。
- 在首次採便當天起的4天內,無論完成兩次採便與否,應送交樣本。
陰性結果
這表示你送交的大便樣本中沒有驗出血液。
所有篩查測試都不是百分之百準確,因此,即使測試結果呈陰性,你應:
- 繼續留意有否出現大腸癌的症狀,如有疑問,應從速求診;以及
- 根據醫生的指示,每兩年接受一次大便隱血測試。
陽性結果
這表示送交的大便樣本中驗出血液。
大便中驗出隱血,可因其他病況引致,並不一定表示已患上大腸癌。請你與醫生商量作進一步檢查,從而找出出血原因。
醫生會安排你進行第二次診症:
- 說明大便隱血測試結果呈陽性的含意。
- 轉介你至大腸鏡醫生作大腸鏡檢查。
大腸鏡(Colonoscopy)可以檢查腸道有沒有出現腫瘤(腸癌)﹑潰瘍和瘜肉等病變。如果出現大便帶血﹑大便習慣改變及大便形態轉變等大腸癌病症都應該就醫並聽從醫生指引接受大腸鏡檢查。另外年過50或有腸癌家族史都應該定期接受大腸鏡檢查。

大腸鏡(Colonoscopy)可以檢查腸道有沒有出現腫瘤(腸癌)﹑潰瘍和瘜肉等病變。如果出現大便帶血﹑大便習慣改變及大便形態轉變等大腸癌病症都應該就醫並聽從醫生指引接受大腸鏡檢查。另外年過50或有腸癌家族史都應該定期接受大腸鏡檢查。
大腸鏡檢查前準備
| 檢查須知 | |
| 檢查前會診 | 仔細聆聽醫生講解檢查原因、程序及有可能發生的併發症,並應告知醫生:
|
| 檢查前 2 至 3 日 | 進食低渣食物,避免攝取高纖維食物,如蔬菜、生果、麥皮等 |
| 檢查前 1 晚或當日 | 按醫生指示服用瀉藥 |
| 檢查當日 / 前 1 日 | 只可進食流質食物,如稀粥水或肉汁等,但不要過量飲用奶類飲品 |
| 檢查前 6 小時 | 禁食 |
| 進行檢查前 | 卸除非固定假牙、眼鏡、隱形眼鏡及身上所有金屬物品等 |
大腸鏡檢查流程
- 醫護人員會事先為病人放置靜脈針管,以便注射鎮靜及止痛藥物
- 病人保持向左側卧,屈膝至腹部
- 醫護人員會密切監察病人之生命表徵,並為其注射麻醉藥以緩解緊張和不適
- 為了擴張大腸壁作詳細檢查,醫護人員會往腸內打進適量氣體,所以病人有機會感到腹部脹迫
- 過程通常需時 30 分鐘至 1 小時
- 如有需要,醫生會同時進行活組織檢取或作切除息肉、止血等治療
- 在內鏡期間,醫護人員會透過錄像攝影作記錄
大腸鏡檢查後注意事項
- 不適感:檢查後若有腹脹、腹鳴、肛門不適等情況實屬正常,一般只需休息片刻,等注入的二氧化碳氣體經腸管吸收或經肛門排出後,就會自然好轉。
- 後遺症:腸鏡檢查在極少情況下可能引致大腸穿孔或大出血,假如事後感到腹痛,或是出現腹部變硬脹、呼吸急促、皮下氣腫等症狀,即有可能是腸穿孔。請立即聯絡主診醫師確認。
- 飲食:當日檢查後半個小時若無腹部不適,即可開始正常進食。不過如果有進行切片檢查或息肉切除術的話,建議先進食一日低渣食物,隔日再逐漸增加纖維含量,同時忌食刺激、辛辣,不要飲酒。
- 工作:如果檢查過程中有注射鎮靜劑及止痛劑,當日檢查後應儘量避免開車或從事精神集中的工作。如果有切除息肉,術後一週內都不宜運動或提重物,以免發生術後出血的情況
- 檢查失敗:照腸鏡失敗的原因有很多,最常見的就是清腸不徹底,腸道內有過多的糞便,令檢查無法清楚看見腸道黏膜。另外,如果病人對過程過份恐懼,腸道有機會出現痙攣,影響儀器通過。其實檢查失敗並沒什麼大不了,只要在下次檢查前做好生理和心理準備就可以。
應該何時開始進行大腸癌檢查?
一般建議50歲開始進行大腸癌檢查。不過近年有研究顯示大腸癌有年輕化趨勢,因此可以提早45歲開始定期檢查。
若果有其他風險因素,例如近親年輕時曾經患上大腸癌,就建議提早進行檢查。假設A先生的爸爸45歲時患上腸癌,A先生就應該提早10年,在35歲時開始定期進行大腸癌檢查。
大腸鏡檢查需要多久檢查一次?
第一次大腸鏡檢查的結果會影響下一次檢查相隔多久,如果第一次檢查沒有發現大腸瘜肉,可以隔10年檢查一次。如果發現大粒瘜肉﹑數量多的瘜肉或切片檢查發現瘜肉有癌症風險,便可能需要隔3年甚至更短時間進行下一次檢查。
腸癌康復者需要多久接受一次大腸鏡檢查?
曾經患上腸癌的人士再次患上腸癌的機會較高,一般康復後3年內需要較頻密地接受大腸鏡檢查,之後會視乎檢查結果再作調整。如果發現有大腸瘜肉便需要3至5年內再進行檢查。
照大腸鏡需要麻醉嗎?
大腸鏡的常用的麻醉方法,包括靜脈注射和監察麻醉。
靜脈注射: 術前會注射鎮定劑及止痛針,以減少過程中的不適和腹漲的感覺。
監察麻醉: 需要額外聘請麻醉科醫生進行麻醉,過程在深度睡眠下進行。
接受入侵性大腸癌檢查後感到痛是否正常?
入侵性大腸癌檢查例如大腸鏡對腸道造成的影響十分微少。不過大腸鏡檢查事前需要服用瀉藥為檢查作準備,使用瀉藥可能會造成腸道不適,一至兩星期內大便習慣可能會受影響,例如經常排便或便秘,但出現長遠併發症的機會相當少。
新冠肺炎康復後應需要相隔多久才可以接受腸胃鏡檢查?
相隔時間取決於患者身體狀況,例如新冠肺炎康復後肺部機能有沒有轉差,會不會增加了腸胃鏡檢查的風險因素。
另一考慮因素是日間中心/診所是否容許患者進行腸胃鏡檢查。一般都建議新冠肺炎康復後,檢測結果呈陰性相隔2至4星期會較為合適。




